78岁的吴伯,有着数十年的吸烟史,不仅患有长达6年的慢阻肺病史,更有20年的肺结核。
命悬一线:慢阻肺老人病情急剧恶化
7月24日吴伯因反复咳嗽、咳痰加重,且伴有食欲减退两天,紧急来到中山火炬开发区人民医院呼吸内科就诊。入院后,患者病情迅速恶化:感染持续加重,呼吸急促,血氧饱和度急剧下降。当天,就被紧急转入重症医学科(ICU)进行全力抢救。
“患者入院时,已呈现出明显的呼吸衰竭迹象,常规氧疗根本无法维持其基本氧合。”重症医学科主任刘锦明回忆道。即便立即采用高流量氧疗,患者血氧水平仍难以维持在安全区间,严重缺氧可引发多器官功能衰竭,甚至心脏骤停。
7月25日,病情进一步恶化。医生果断为患者实施气管插管,并连接有创呼吸机进行通气支持。同时,团队尝试“俯卧位通气”,期望通过改变患者体位,利用重力作用打开背部受压肺泡,改善气体交换。然而,经过三天的全力救治,患者呼吸功能仍未见明显好转。血氧饱和度仅在80%左右,呼吸频率高达近30次/分钟,体内二氧化碳大量蓄积,肺功能濒临崩溃。
“人工肺”启动:打破僵局的关键一招
面对生死考验,ECMO(体外膜肺氧合)成为了患者最后的希望。7月28日,在对患者病情进行充分评估,并与家属深入沟通后,重症医学科团队毅然决定启动VV-ECMO,也就是俗称的“人工肺”。
这是一种将血液从体内引出,经过体外膜肺进行氧合和二氧化碳清除,再回输体内的生命支持技术,能够在患者自身肺功能严重受损时,暂时替代其呼吸功能。
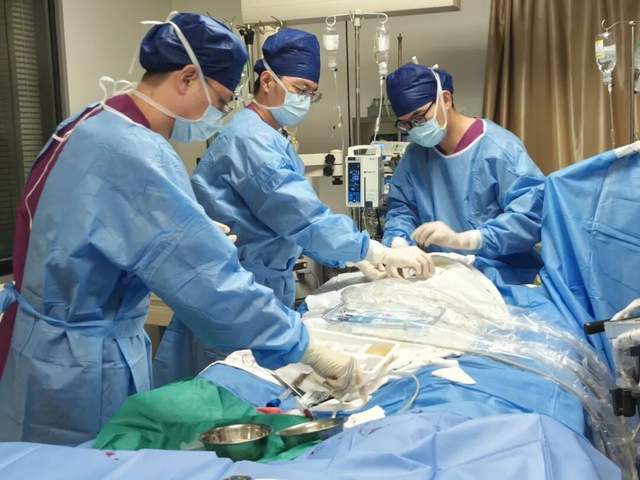
团队熟练地从患者颈部及大腿静脉置入导管,成功建立体外循环通路。随着ECMO机器缓缓启动,血液开始缓缓流经“人工肺”,鲜红的富氧血重新流回患者体内。仅仅几分钟后,监护仪上的血氧饱和度便迅速攀升至100%。
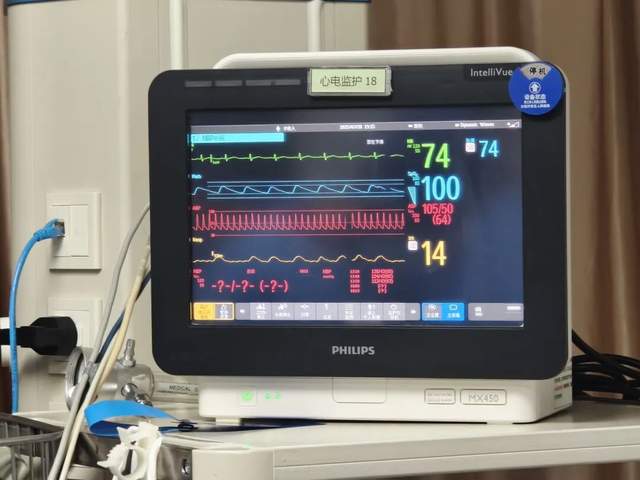
“那一刻,整个病房的紧张氛围瞬间缓解,大家都松了一口气。”刘锦明主任说道,“ECMO不仅迅速纠正了患者的缺氧状态,更为后续的抗感染治疗和肺部修复赢得了宝贵的‘黄金时间’。”
三天后,患者病情出现了转机:血氧稳定在正常范围,呼吸逐渐平稳,炎症指标显著下降。白细胞从最高的39000×10⁹/L降至14000×10⁹/L,肺部影像学检查也显示炎症吸收趋势明显。
ECMO为何被称为“终极武器”?
ECMO 被誉为危重症救治领域的“终极武器”,尤其适用于重症肺炎、急性呼吸窘迫综合征(ARDS)、慢阻肺急性加重等导致的严重呼吸衰竭患者。
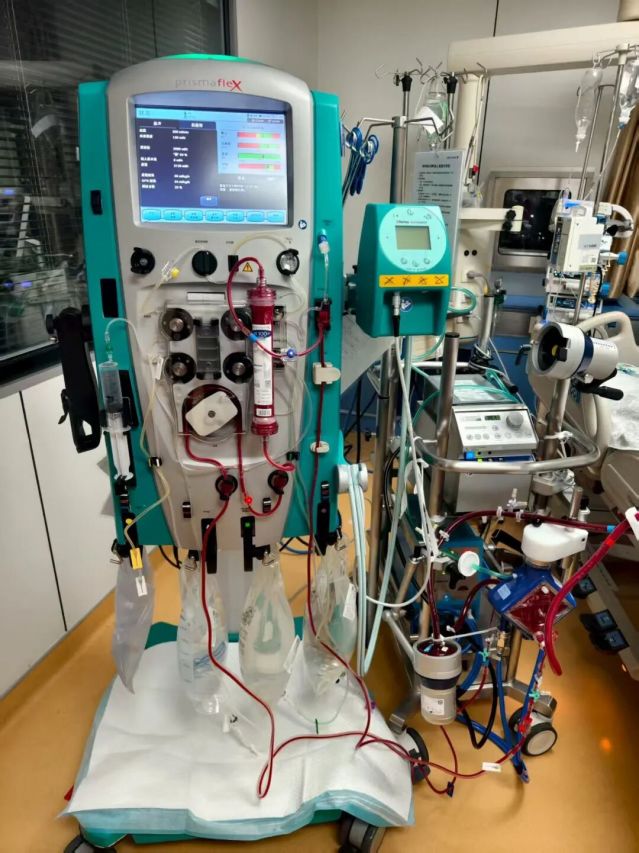
但这项技术绝非简单的“上机器”,而是一项高度复杂、多学科协作的生命支持系统,对医院的综合实力提出了极高要求:
精准抗凝管理
为防止血液在体外循环中凝固,必须严密监测凝血功能,精准调整抗凝剂量,避免出血或管路堵塞等情况发生。
严格防控感染
所有管路均为侵入性操作,极易引发导管相关性血流感染,因此必须执行最高级别的无菌操作。
24小时动态监护
需要密切监测患者的血流动力学、氧合效率、电解质平衡、肾功能等各项指标,任何细微变化都可能影响患者的预后。
多学科团队协作
涵盖重症医学、呼吸治疗、护理、检验、药学等多个专业,协同制定个体化治疗方案。
慢阻肺:藏在呼吸里的“隐形杀手”
吴伯的危重病情根源在于长期未得到有效控制的慢阻肺,而这一切,与他长达数十年的吸烟史密切相关。尽管已戒烟十年,但烟草对肺组织造成的损伤早已不可逆。
慢阻肺是一种以持续性气流受限为特征的慢性肺病。长期吸烟会导致肺泡壁遭到破坏、融合形成“肺大泡”,肺组织弹性丧失,如同一块破旧的海绵,无法有效进行氧气交换。一旦遭遇感冒、病毒感染或空气污染等诱因,极易引发急性加重,导致呼吸衰竭。
医生提醒
慢阻肺起病隐匿,早期症状常被误认为是“老慢支”或“吸烟咳嗽”,等到患者出现明显气喘症状就医时,肺功能往往已经损失过半。
吸烟是慢阻肺最主要的危险因素。无论是否已出现症状,戒烟都是延缓疾病进展最有效的手段。此外,中老年人应定期进行肺功能检查,尤其是有长期吸烟史或慢性咳嗽咳痰症状者,做到早发现、早干预。
◆编辑:吴玉珍◆二审:郑沛锋◆三审:周亚平




